IBD (Inflammatory Bowel Disease) er den vanlige forkortelsen for inflammatorisk tarmsykdom, som er en gruppe lidelser som forårsaker betennelse i tarmen. De vanligste typene IBD er Crohns sykdom og ulcerøs kolitt.
Slike lidelser rammer stadig flere: I dag er det omkring 40.000 i Norge som har diagnosen IBD. Forekomsten er stigende og er beregnet å øke til 58.000 personer frem til 2030.
– Symptomene er diaré med blod, vekttap, utmattelse og magesmerter. Det er viktig å få riktig diagnose tidlig for å komme i gang med behandling, forteller lege ved St. Olavs hospital med spesialisering på IBD, Ann Elisabet Østvik.
Kan bruke år på å finne rett medisin
– Mange har betydelige symptomer som påvirker hverdagen deres lenge før de går til lege for å undersøkes, og noen blir så syke at de må legges inn for intensiv behandling eller i verste fall operere tarmen, forteller legen.
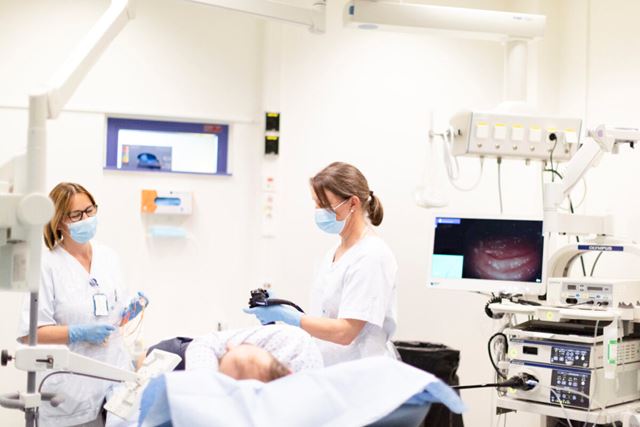
Her utfører gastrosykepleier Sissel Brox og gastroenterolog Ann Elisabet Østvik koloskopi hos pasient med inflammatorisk tarmsykdom. Under koloskopi tas det ut små biter av pasientens tarmslimhinne (biopsier) som bringes videre til forskning i Gastrosenteret på St. Olavs Hospital. Der dyrkes biopsiene frem til organoider. Alle pasienter som inngår i studien har samtykket til forskning. Foto Janne Amalie Svit
IBD er en livslang sykdom. De fleste får diagnosen mens de er ungdommer eller unge voksne. De siste årene har vi fått tilgang til flere medisiner, men det er veldig ulikt hvilke medikamenter som fungerer på de forskjellige pasientene. Og hos IBD-pasienter er det ingen biomarkører som kan si noe om sannsynligheten for at et medikament virker.
– Mange bruker flere måneder, og noen ganger år, på å prøve og feile før de finner rett type behandling. Dette går sterkt utover livskvaliteten til dem det gjelder, sier Østvik.
Tester i stort antall – og samtidig
Nå ser et forskerteam på hvordan man kan finne rett medisin ved å ta vevsprøver fra tarmslimhinnen. Fra disse vevsprøvene lages organoider, ofte kalt «minitarmer», som brukes i medikamentforsøk. Sentralt i arbeidet er et helt spesielt laboratorium i SINTEF:
– Det er mange som bruker organoider i IBD-forskningen, men unikt for oss er at vi kan sammenligne det vi finner i våre forsøk på laboratoriet med det som faktisk skjer hos pasientene.
– I laboratoriet har vi en robotpark som kan samle flere pasientprøver i samme eksperiment. Slik kan vi teste mange opp mot en liste av medikamenter som kan ha ulik effekt. Det ville vært ekstremt tidkrevende å gjøre dette manuelt, sier SINTEF-forsker Tonje Husby Haukaas, som jobber med automatisering av undersøkelsene.

–Det ville vært ekstremt tidkrevende å gjøre dette manuelt, sier SINTEF-forsker Tonje Husby Haukaas. Foto: Silje Grytli Tveten
Mer presis behandling av hver pasient
Målet er en undersøkelse med koloskopi hvor man høster vevsprøver til organoider. Disse skal så dyrkes opp og testes av roboter.
Dette er organoider:
Organoider er små, tredimensjonale strukturer («mini-organ») som forskere lager i laboratoriet ved hjelp av stamceller hentet fra pasientene. De har den egenskapen at de organiserer seg selv slik at de etterligner organets struktur, men er mye mindre og enklere. Organoider beholder pasientens genetiske informasjon og kan etterligne viktige funksjoner fra organene de representerer. De brukes ofte i forskning for å studere sykdommer og teste medisiner.
– Testene kan fortelle oss hvilke medikamenter som har størst sannsynlighet for å virke effektivt hos den enkelte pasient. Dette vil gjøre at vi kan få en mer presis behandling av hver pasient, sier SINTEF-forskeren.
Metoden kan også bidra til å utvikle presisjonsmedisin for IBD-pasienter.
– Vevsprøvene fryses ned. Dermed er det bare å tine dem når man vil gjennomføre tester. Dette fungerer, så alt ligger til rette for å kjøre tester med ulike medikamenter, forteller Haukaas.

Denne roboten gjør det mulig å teste tusenvis av prøver fra pasienten. Samtidig. Det gir raskere medisinering på personnivå. Foto: Silje Grytli Tveten
Stort samarbeid gir resultater
Arbeidet skjer i forskningssenteret InTRaCC – Gemini Centre – NTNU. Her samarbeider både NTNU, SINTEF og St. Olavs hospital, samt Universitetet i Oslo om forskning på IBD.
Forskerne har brukt lang tid på å bygge opp biobanker, der pasientene følges opp fra de blir diagnostisert. Nå har de også fått på plass gode metoder for å undersøke effektene av medisiner, men det er første gang det testes i stor skala med pasienter. Og resultatene er oppløftende:
– Vi har sett hvilke effekter av medisiner vi kan oppdage i laboratoriedyrkede organoider, og ser at dette stemmer godt overens med de effekter vi kan se i pasienten, sier leder av organoidelaben, Torunn Bruland ved NTNU.
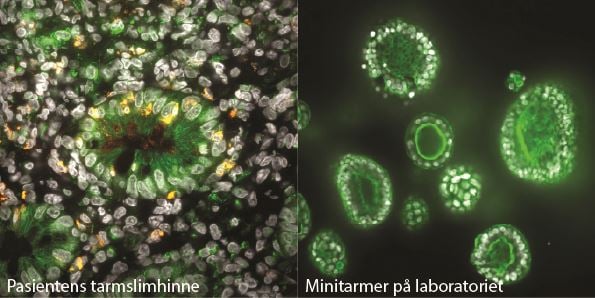
Bildet viser likheten mellom en kjertel i tarmslimhinnen hos en pasient og minitarmer når de dyrkes på laboratoriet. Cellene er merket med ulike immunfluorescence-farger. Foto: NTNU
– Det er mange som bruker organoider i IBD-forskningen, men unikt for oss er at vi kan sammenligne det vi finner i våre forsøk på laboratoriet med det som faktisk skjer hos pasientene, legger forskeren til.
Verst for barn og unge
Legespesialist Ann Elisabet Østvik understreker hvor viktig det er å etablere raskere metoder for å finne rett medisin.
– Alle symptomene pasientene opplever fører til redusert almentilstand og livskvalitet. Mange klarer ikke gå på jobb og skole. De rammes dessuten i avgjørende år av livet der de skal skaffe seg utdanning og komme i gang i yrkeslivet, forteller hun.
Barn er spesielt utsatt ettersom disse sykdommene kan gi hemmet vekst og forsinket pubertet. Dessuten er symptomene tabubelagte. Noe som gjerne også rammer de unge mest.
– For barn og ungdom haster det ekstra mye å finne en effektiv behandling, understreker legen.
Fakta om forskningssamarbeidet:
Gemini-senteret InTRaCC – Individualized Treatment and Research on Crohn’s and Colitis er et strategisk samarbeid mellom forskningsgrupper ved NTNU og St. Olavs hospital, Universitetet i Oslo/Ullevål universitetssykehus og SINTEF. Sammen kombinerer partnerne sin ekspertise og sine ressurser for å gjennomføre større forskningsprosjekter som kan bidra til å utvikle mer presis og personlig behandling for pasienter med inflammatorisk tarmsykdom (IBD).
Dette er de tre partnerne:
CAG IBD – Precision Medicine in Inflammatory Bowel Disease er en clinical academic group (CAG) som har som mål å samle forskning på inflammatorisk tarmsykdom og utvikling av kliniske ferdigheter på tvers av universitet, sykehus, kliniske avdelinger og grupper av helsepersonell i Midt-Norge.
IBD forskningsgruppen ved Universitetet i Oslo/Ullevål universitetssykehus, har etablert store IBD registre og biobanker (IBSEN). De fokuserer primært på epidemiologiske og kliniske behandlingsstudier for å forstå sykdomsmønstre og utvikle bedre og mer personlig tilpasset forebygging og behandling.
SINTEF bioteknologi og nanomedisin sitt Screeninglaboratorium har et av Norges best utstyrte laboratorier for laboratorieautomasjon og screening av biologiske prøver. Her arbeides det spesielt med automatisert dyrking av pasientderiverte organoider.


